Oitenta e quatro mortes por hora, 829 por dia e mais de 302 mil em todo o ano de 2017. Esses são os números das doenças cardiovasculares como infarto e acidente vascular cerebral no Brasil e que têm como principal fator de risco a hipertensão arterial. De acordo com o Ministério da Saúde, a pressão alta afeta um em cada quatro brasileiros adultos.
No Dia Nacional de Combate à Hipertensão, lembrado hoje (26), o ministério alerta que o consumo excessivo de sódio, principal componente do sal, aumenta o risco de hipertensão e doenças do coração. Dois terços do consumo de sal pela população brasileira vêm do sal adicionado direto no prato. Os números mostram que o brasileiro consome mais que o dobro – quase 12 gramas (g) – da quantidade recomendada pela Organização Mundial de Saúde (OMS).
Dados do ministério revelam ainda que, embora 90% dos homens e 70% das mulheres consumam mais sal do que o máximo recomendado, 85,1% dos brasileiros adultos consideram seu consumo de sal adequado.
Prevenção e diagnóstico
Para o combate à hipertensão, o ministério recomenda a adoção de um estilo de vida saudável desde a infância até a terceira idade e a realização dos exames de saúde rotineiros pelo menos uma vez no ano. A prática de exercícios físicos é outro hábito recomendado pela pasta.
Tratamento
Atualmente, o Sistema Único de Saúde (SUS) fornece medicamentos para hipertensão em unidades básicas de saúde e em cerca de 31 mil unidades farmacêuticas credenciadas ao programa Farmácia Popular.
Para retirar os remédios, é preciso apresentar um documento de identidade com foto, CPF e receita médica dentro do prazo de validade (120 dias). A receita pode ser emitida por um profissional da rede pública ou de hospitais e clínicas privadas.
São Paulo
Na capital paulista, quem estiver passando pela estação do metrô Corinthians/ Itaquera, pode participar do mutirão de aferição da pressão, com testes gratuitos, até as 17h de hoje (26). O exame é simples, rápido e indolor. Não é preciso estar em jejum para fazê-lo. De acordo com o presidente da Sociedade de Cardiologia do Estado de São Paulo (SOCESP), José Francisco Kerr Saraiva, o diagnóstico é o primeiro passo para identificar se a pessoa é hipertensa. “Por isso, é tão importante que cada um conheça a sua pressão arterial. E, caso seja constatado que o paciente possui alterações, o tratamento inclui um tripé de efeito duradouro: hábitos saudáveis de alimentação, atividades físicas regulares e medicação prescrita por médico sem interrupções têm brilhantes resultados".
Os pacientes que forem identificados com pressão alterada no mutirão receberão orientação especial para procurarem a Unidade Básica de Saúde de referência para diagnóstico e devido tratamento, se necessário. Uma estação do Agenda Fácil será disponibilizada para facilitar o agendamento de consultas para essas pessoas na rede pública.
A escola de samba Leandro de Itaquera vai participar da estratégia de sensibilização sobre o tema. Parceira do projeto, escola irá fazer uma apresentação na praça de alimentação do Shopping Metrô Itaquera. No repertório, a escola incluirá o samba vencedor do concurso “Leandro Cuidando do Seu Coração” (assista aqui), promovido pela iniciativa Cuidando do seu Coração em 2018. O concurso estimulou a criação de sambas sobre o tema da hipertensão, seus fatores de risco e a importância da prevenção, mobilizando a população de Itaquera e até equipes de Unidades Básicas de Saúde no desenvolvimento das letras e músicas.
Agência Brasil














 Estudos feitos na Europa pela sociedade médica Artery descobriram um novo exame capaz de identificar se uma pessoa, mesmo jovem, tem artérias rígidas que podem causar lesões comumente encontradas em pessoas mais velhas. Isso significa que a idade das artérias pode ser diferente da idade biológica do paciente e quanto mais velhas elas forem, maiores são os riscos para o coração. A informação é do presidente da Sociedade Arterial Latino-Americana (Artery Latam) e da Sociedade Latino-Americana de Hipertensão (Lash), cardiologista Eduardo Costa Duarte Barbosa e marca o Dia Nacional de Prevenção e Combate à Hipertensão Arterial, comemorado hoje (26).
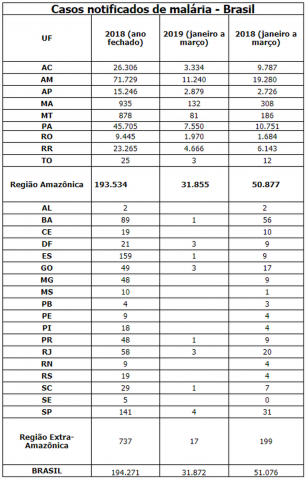
Estudos feitos na Europa pela sociedade médica Artery descobriram um novo exame capaz de identificar se uma pessoa, mesmo jovem, tem artérias rígidas que podem causar lesões comumente encontradas em pessoas mais velhas. Isso significa que a idade das artérias pode ser diferente da idade biológica do paciente e quanto mais velhas elas forem, maiores são os riscos para o coração. A informação é do presidente da Sociedade Arterial Latino-Americana (Artery Latam) e da Sociedade Latino-Americana de Hipertensão (Lash), cardiologista Eduardo Costa Duarte Barbosa e marca o Dia Nacional de Prevenção e Combate à Hipertensão Arterial, comemorado hoje (26). Entre janeiro e março deste ano, o Brasil notificou 31.872 novos casos de malária. No mesmo período do ano passado, foram registrados 51.076 casos – uma redução de 38%. Em todo o ano de 2018, o país contabilizou 194.271 casos da doença. No Dia Mundial da Malária, lembrado hoje (25), o Ministério da Saúde lançou a campanha Brasil Sem Malária, com foco na região amazônica, que concentra mais de 99% dos casos.
Entre janeiro e março deste ano, o Brasil notificou 31.872 novos casos de malária. No mesmo período do ano passado, foram registrados 51.076 casos – uma redução de 38%. Em todo o ano de 2018, o país contabilizou 194.271 casos da doença. No Dia Mundial da Malária, lembrado hoje (25), o Ministério da Saúde lançou a campanha Brasil Sem Malária, com foco na região amazônica, que concentra mais de 99% dos casos.