A doação de órgãos pode salvar muitas vidas. Cada doador beneficia, em média, cinco pessoas. Entretanto, a falta de aprovação da família ainda é um empecilho para quem está na fila dos transplantes. Hoje, 50% das famílias nega a doação de órgãos dos entes falecidos.
Os transplantes mais comuns são: rim, fígado, pâncreas, coração, pulmão e intestino, nessa ordem. Além dos órgãos, tecidos como córnea, pele e ossos podem ser doados.
Depois do transplante, a pessoa vai tomar para o resto da vida os imunossupressores. São medicamentos que diminuem a força do organismo para não rejeitar o novo órgão, que é visto como corpo estranho. Por causa disso, a pessoa fica mais propensa a ter infecções e desenvolver algumas doenças. Por isso, vai precisar de um acompanhamento mais de perto.
Doação entre pessoas vivas
Por causa da falta de doador morto, casos de doação intervivos crescem. Os mais comuns são: rins e fígado. O intestino também está entrando nessa lista, mas ainda é raro.
O Bem Estar conheceu a Serena, de três anos. Ela passou por oito cirurgias em apenas seis meses de vida. “Ela nasceu e começou a apresentar alguns vômitos. O exame constatou que ela tinha uma obstrução no intestino. Ela foi encaminhada para a UTI neonatal e começaram a programar a primeira cirurgia”, conta a mãe Priscila Caroline de Carvalho.
A Serena nasceu com uma malformação que provoca interrupções em vários lugares do intestino delgado. Isso atrapalha a absorção dos alimentos. A solução, nesses casos, é a nutrição parenteral: a pessoa passa a receber carboidratos, gorduras, vitaminas e proteínas pela veia. “Foi quando a equipe decidiu listar ela para o transplante de intestino. Não tinha muita escolha. Ela teria falência intestinal”.
A menina chegou a ser inscrita na fila do transplante, mas o doador não apareceu. “Nós propusemos para a mãe a possibilidade de doar uma parte do intestino dela para a filha”, explica o cirurgião Paulo Chapchap.
A Priscila parou de fumar e começou a se alimentar melhor. “Eu tinha medo de não ter intestino suficiente para que eles pudessem tirar uma quantia para a doação”. E tudo deu certo! Foi o primeiro transplante de intestino, feito no Brasil, com parte do órgão tirada de um doador vivo.
“A perspectiva atual é que ela precise do remédio para a rejeição durante toda a vida, mas a medicina vai evoluir”, completa o cirurgião. Ainda de acordo com o Chapchap, o transplante da Serena abre possibilidade e aumenta a esperança de que outros pacientes possam se beneficiar da mesma técnica.
Quem pode fazer a doação dos órgãos?
O cirurgião de transplantes Rodrigo Vincenzi conversou com o Bem Estar sobre os tipos de doadores, a manutenção dos órgãos para a cirurgia e como deve ser feita a comunicação do doador com a família.
G1














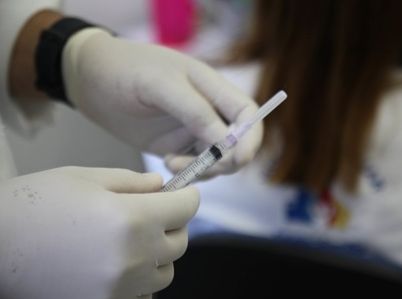 Aqueles que ainda se incomodam com a imagem ameaçadora de uma agulha no momento da vacina podem ficar mais esperançosos. Várias pesquisas estão em busca da substituição de vacinas injetáveis por outros tipos menos angustiantes.
Aqueles que ainda se incomodam com a imagem ameaçadora de uma agulha no momento da vacina podem ficar mais esperançosos. Várias pesquisas estão em busca da substituição de vacinas injetáveis por outros tipos menos angustiantes. Dar um pedacinho de bolo para a criança? Nem pensar. Suco natural adoçado com açúcar ou de caixinha? Pode esquecer. "Crianças antes dos dois anos não devem consumir açúcar. Estudos mostram que a ingestão de doces antes dessa idade eleva o risco de obesidade tanto na infância quanto na adolescência", afirma o endocrinologista pediátrico Matheus Alvares, do Sabará Hospital Infantil, em São Paulo.
Dar um pedacinho de bolo para a criança? Nem pensar. Suco natural adoçado com açúcar ou de caixinha? Pode esquecer. "Crianças antes dos dois anos não devem consumir açúcar. Estudos mostram que a ingestão de doces antes dessa idade eleva o risco de obesidade tanto na infância quanto na adolescência", afirma o endocrinologista pediátrico Matheus Alvares, do Sabará Hospital Infantil, em São Paulo.