O ministro da Saúde, Luiz Henrique Mandetta, disse hoje (27) que a Campanha da Vacinação contra a Gripe, inicialmente prevista para se encerrar no próximo dia 31, será prorrogada. O ministro não informou por quanto tempo a campanha permanecerá ativa.
“Sempre prorroga [a campanha]. A gente prorroga porque não tem porque não prorrogar. A gente coloca uma meta no tempo para ver se as pessoas se conscientizam, se as secretarias [estaduais de Saúde] se conscientizam. Eu vou premiar as que fizeram o dever de casa. Essas sim. E vamos ajudar, vamos ver o que que se pode ajudar naquelas que não conseguiram”, disse após participar de um evento em Sorocaba (SP) na tarde desta segunda-feira.
A meta do Ministério da Saúde era vacinar 90% do público-alvo, composto por 59,4 milhões de pessoas, até o dia 31. No entanto, até esta segunda-feira, 42,5 milhões de pessoas haviam sido vacinadas. O número corresponde a 71,6% do público-alvo.
“Estados que tradicionalmente vacinam bem, a frente fria demorou muito para entrar. Rio Grande do Sul e Santa Catarina, que sempre foi um estado de excelentes campanhas, esse ano atrasou”, disse Mandetta.
Segundo ministro, a maioria dos estados deverá atingir com a vacinação, até o final da semana, 85% do público-alvo. Os estados com maior cobertura até o momento são: Amazonas (93,6%), Amapá (85,5%), Espírito Santo (75,3%), Alagoas (73,4%), Rondônia (72,6%) e Pernambuco (72,2%). Já os estados com menor cobertura são: Rio de Janeiro (45,8%) Acre (49,7%), São Paulo (57,0%), Roraima (57,4%) e Pará (59,2%).
O ministro lamentou que estados como o Rio de Janeiro, que têm problemas relacionados a disponibilização de Centros de Terapia Intensiva (CTI), estejam com a cobertura vacinal menor. “O que que ele [o estado do Rio] está plantando daqui a 60 dias? Muitas pessoas, provavelmente com pneumonia, muitas pessoas precisando de respirador para ter uma chance para viver, e um colapso do sistema de CTI”, disse.
Entre a população prioritária, os funcionários do sistema prisional foram os que mais se vacinaram, com 101,6 mil doses recebidas, o que representa 89,7% deste público, seguido pelas puérperas (88,6%), indígenas (82,0%), idosos (80,6%) e professores (78,1%). Os grupos que menos se vacinaram foram os profissionais das forças de segurança e salvamento (30%), população privada de liberdade (47,2%), pessoas com comorbidades (63,4%), trabalhadores de saúde (69,9%), gestantes (68,8%) e crianças de 6 meses a 6 anos incompletos (67,6%).
Agência Brasil














 A hipertensão é a principal causa de morte materna no país, seguida da hemorragia e da infecção, segundo a ginecologista obstetra Rossana Francisco, chefe do setor de Endocrinopatias e Gravidez do Hospital das Clínicas de São Paulo.
A hipertensão é a principal causa de morte materna no país, seguida da hemorragia e da infecção, segundo a ginecologista obstetra Rossana Francisco, chefe do setor de Endocrinopatias e Gravidez do Hospital das Clínicas de São Paulo.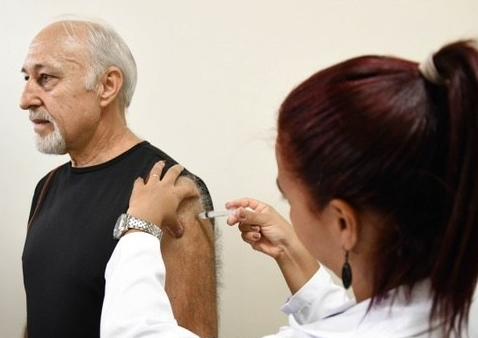 Essa é a última semana de vacinação contra a gripe nos postos de saúde de todo o Brasil. A campanha encerra na sexta-feira (31). A imunização é para grupos prioritários e integrante de forças de segurança e de salvamento.
Essa é a última semana de vacinação contra a gripe nos postos de saúde de todo o Brasil. A campanha encerra na sexta-feira (31). A imunização é para grupos prioritários e integrante de forças de segurança e de salvamento.