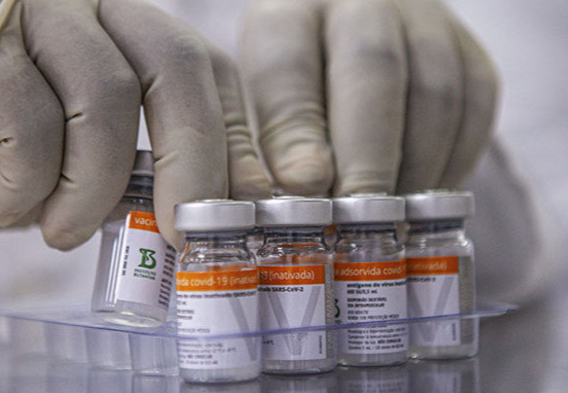
A Anvisa (Agência Nacional de Vigilância Sanitária) e o Instituto Butantan se reúnem nesta quinta-feira (13) para alinhar as últimas pendências em relação ao pedido do uso da CoronaVac em crianças de 3 a 11 anos. A decisão, no entanto, não será dada no mesmo dia, cabendo à diretoria colegiada deliberar sobre o tema.
Isso porque, diferentemente da Pfizer e da AstraZeneca, a CoronaVac não possui registro definitivo, o que obriga a que a decisão em relação à vacina do Butantan passe pelo crivo dos diretores da agência, sendo aprovada ou não por maioria simples.
Nesta semana, o Butantan apresentou dados de um estudo que avalia a efetividade do imunizante tendo como base a vacinação de crianças no Chile. A Anvisa pediu esclarecimentos adicionais, que devem ser fornecidos na reunião desta quinta. Outra pendência são ajustes em relação ao plano gerencial de riscos.
A reunião é fechada e conta com a participação de representantes das sociedades médicas. O objetivo é discutir "dados e definição de eventuais compromissos, em caso de autorização de uso da vacina".
Caso as respostas sejam satisfatórias, a tendência é de uma deliberação rápida em relação à vacinação pediátrica, cujo pleito já se arrasta desde julho de 2021, quando o Butantan entrou com o primeiro pedido. A documentação foi avaliada e não houve aprovação, por limitação de dados dos estudos apresentados naquele momento.
Desta vez, a expectativa do governo de São Paulo é pela aprovação. Apesar de o governador João Doria (PSDB) esperar a liberação ainda nesta semana, essa não é a previsão da Anvisa, que ainda precisa se debruçar sobre os dados a serem complementados. O estado tem 15 milhões de doses da vacina contra a Covid-19 prontas para utilização.
R7
Foto: INSTITUTO BUTANTAN/DIVULGAÇÃO